骨质疏松定义
“骨质疏松”会造成骨头的质量变低,细微的结构会变差,因此,骨头容易有脆裂性骨折。平常走路的高度跌倒造成的骨折,代表脆裂性骨折,这类骨折即是骨质疏松的警示。所以,非车祸、非高处坠落的骨折,小心!可能是骨质疏松造成的。
(推荐阅读:骨质疏松检查 哪种最准确?)
哪些状况易骨质疏松?
有下列情况:
1. 过去骨折 2. 父母髋骨骨折 3. 吸烟 4. 长期使用类固醇 5. 类风湿性关节炎 6. 续发性骨质疏松症(如:第1型糖尿病及慢性肝病等) 7. 喝酒
所以,要远离骨松就要:戒烟、避免非必要药物、治疗好原有疾病。
骨松有多普遍
台湾每年髋部骨折发生率为全亚洲第一,被列为高风险国家。大于50岁妇女,每3位就有1位于此生会经历骨松骨折。
无感的骨折 & 骨折的骨牌效应
约有一半的脊椎骨松骨折没有明显不适症状,有时是照了X光才发现。当第一次脊椎骨松骨折,第二次、第三次接续骨折会以“3倍”“5倍”机会出现(图1)。有了第一次骨松骨折,后续的骨折会更容易出现。所以,最好知道有骨质疏松就马上治疗。目前,有70%的骨松患者未受到治疗。
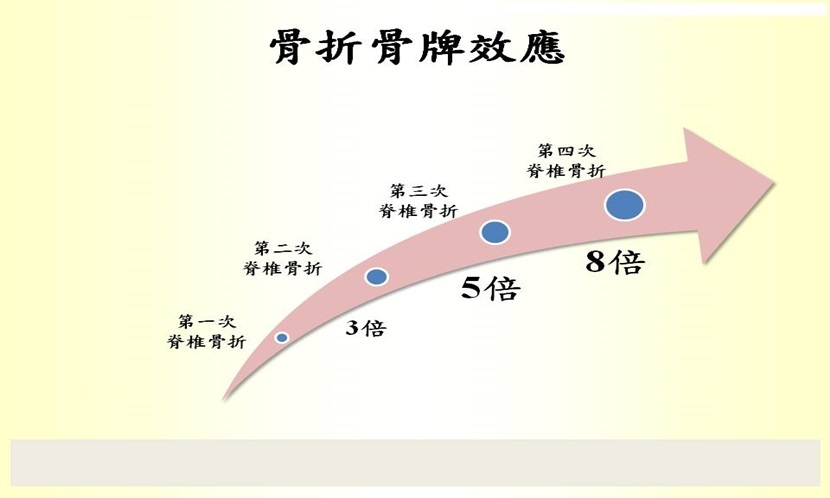
(图1,图片来源:刘亦修)
骨松骨折会致命比乳癌晚期死亡率更高
骨松骨折有三部曲:常出现在手前臂、脊椎、髋骨。很多50岁左右的女士不小心跌倒,手往前伸出撑地,结果手脘桡骨就骨折了。约60岁左右,有些民众不小心一个跌倒造成腰痛,去复健科检查却发现腰椎的压迫性骨折(图2)。等到70~80岁左右,有些高龄者半夜起床上厕所,一个不稳而跌坐地上,却造成髋骨骨折(图3)。其中髋骨骨折特别致命,一年的死亡率有20%左右,比起乳癌晚期的死亡率更高。
所以当第一个手前臂骨折出现或第一个脊椎骨折出现,就要确定是否骨质疏松,开始治疗及复健,以避免后来更致命性的髋骨骨折出现。更积极的是,在都没骨折前先确定是否骨质疏松,就开始预防性治疗。
(推荐阅读:“负重”运动,有效远离骨质疏松)
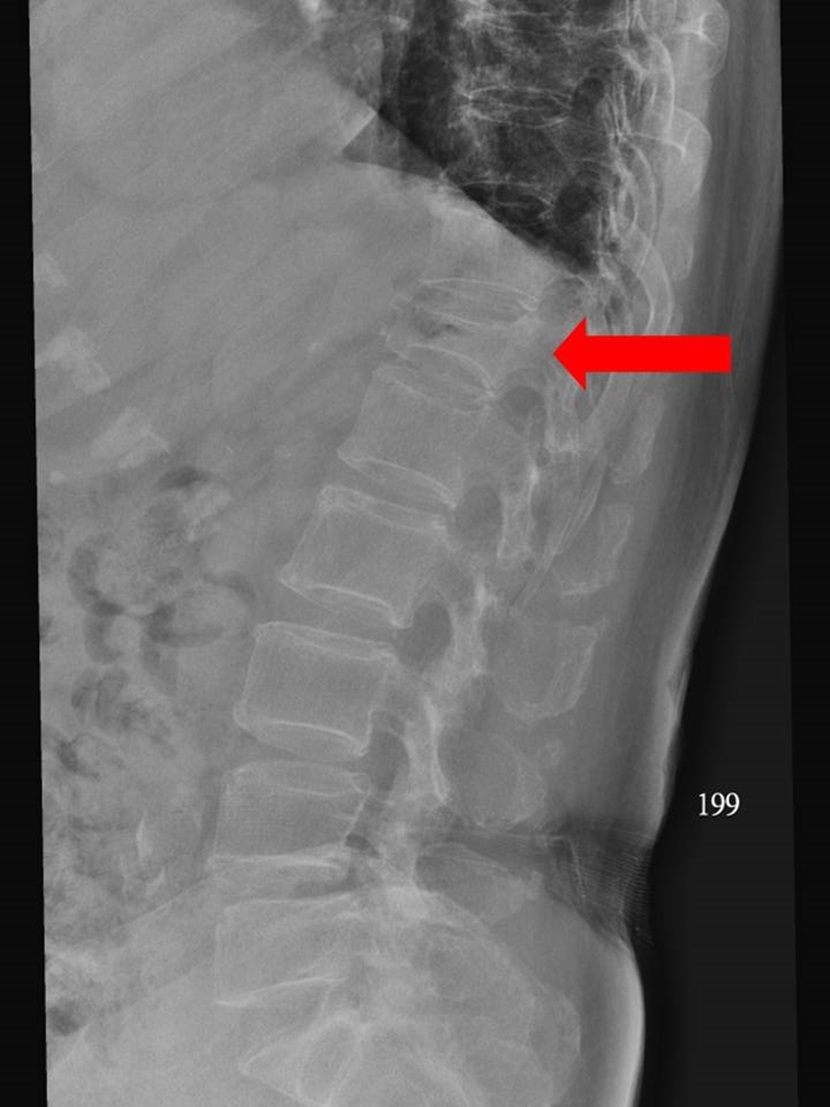
(图2,图片来源:刘亦修)
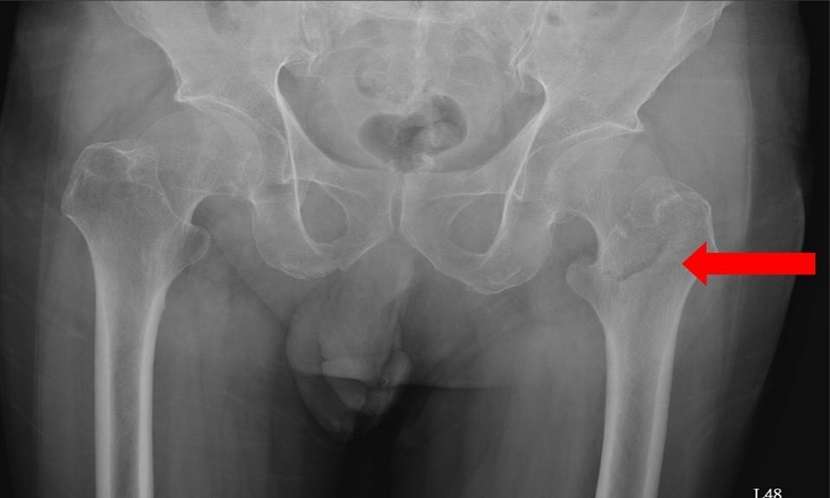
(图3,图片来源:刘亦修)
如何检查骨质密度?
坐姿下进行踝足的检查为筛检用。最标准的检查仪为双能量X光吸收仪,检查需以躺姿进行,约10分钟,会检查腰椎第1~4节及两侧髋骨共三处(有的医院只检查1处,最好3处都要能检查到,可以有更多机会抓到骨质疏松),停经后女性或大于等于50岁男性会依照T-score(分数)来判定有无骨松,大于-1为正常,-1到-2.5为低骨量,小于或等于-2.5即为骨质疏松,此项检查健保病患条件给予给付。
保“密”防“跌”: 药物治疗 & 复健运动
现在已经有骨质疏松治疗的药物:依照男女、肾功能、使用类固醇有无,可以选择合适的药物。剂型有口服及针剂,有短效及长效药物。目前药物的种类大致可以分成破骨细胞抑制药物及造骨细胞刺激药物。破骨细胞抑制药物为第一线用药,这类药物有双磷酸盐类、RANKL单株抗体及选择性雌激素调节剂,药理作用会造成骨头代谢变慢,整体造骨细胞活性仍高于破骨细胞;造骨细胞刺激药物如间歇式注射副甲状腺素为第二线用药。
这两类药物都会增加骨质密度及减少未来骨折风险。其中双磷酸盐类及RANKL单株抗体约有万分之一的机会影响颞颚关节。若刚拔牙,建议1个月后再用药。预计拔牙,注射RANKL单株抗体者,建议施打后3个月到下次施打前1个月中间拔牙。治疗期间一定要维持好口腔卫生。
药物必须搭配维他命D及钙,若只单吃维他命D及钙是无法治疗骨质疏松的。药物的使用并不会有明显主观感受,必须有耐心配合医师的治疗。有使用药物,可以增加骨质密度并降低未来骨折风险,相当值得!
(推荐阅读:防止骨质疏松,这样补“钙”最有效!)
除了药物的介入,复健运动也可以增加骨质密度。建议的复健运动为:阻力型运动、慢跑、跳绳、走路。这类型的运动因为会有重力作用促进造骨细胞活性,进而增加骨密;虽然游泳是很好的运动,但对增加骨密的帮助就不大。高龄者若因膝关节退化疼痛,慢跑及跳绳就不建议。
运动频率建议一星期3次,每次30分钟。目前研究显示运动的好处有:1. 长期运动者,在年长的女性髋骨骨折的概率会下降,2. 老人家整体骨折的危险性比率会下降一半,3. 在腰椎的脊椎骨与股骨的骨密度会上升。
跌倒会大大增加骨折机会,所以防跌非常重要:穿包覆性佳且止滑的鞋具、勿著过度宽大服饰、地板不放杂物、固定地毯、装扶手于楼梯、浴室、厕所,保持浴厕干爽、定期检查视力、避免不必要药物。平时也可以多练习双下肢肌力及平衡复健练习。

(图片来源:刘亦修)
(本文作者为高雄荣民总医院骨质疏松专科、复健专科医师刘亦修)
<本专栏反映专家意见,不代表本社立场>